A angina, que também é muitas vezes denominada como angina de peito ou angina pectoris, é a designação de um sintoma de tipo de dor no peito com origem isquêmica que ocorre quando o miocárdio (um músculo do coração) recebe uma quantidade inferior de sangue à que seria necessária para o funcionamento normal.
Tal como ocorre com qualquer músculo do organismo humano, o músculo cardíaco também precisa de oxigénio para conseguir desempenhar as suas funções de forma correcta, sendo a sua função neste caso específico a de bombear o sangue para todo o corpo. Ao fazer algum esforço, a demanda de oxigénio do coração vai aumentando proporcionalmente à intensidade do esforço que se está a fazer. Por outro lado, quando estamos em repouso, o coração pode bater mais lentamente e a sua demanda por oxigênio é menor.
A denominada angina de peito aparece sempre que o fornecimento de sangue ao coração não corresponde à demanda. Assim sendo, o surgimento da angina é muito mais comum em situações de esforço. A dor anginosa tende a ocorrer nos momentos de atividade física e geralmente reduz ou até mesmo desaparece quando o paciente fica em repouso.
As pessoas jovens e saudáveis geralmente conseguem contornar a demanda cardíaca por oxigênio em praticamente qualquer situação. Mesmo depois de vários minutos ou horas de atividade física intensa. Ao contrário das pessoas idosas e/ou com problemas cardiovasculares podem desenvolver angina mesmo após esforços pequenos, como por exemplo subir escadas.
Quando falamos de angina podemos considerar como um pré-infarto do miocárdio. É um facto que não chega a ser um infarto porque não ocorre morte de tecido cardíaco. Ocorre isquemia, mas não necrose.
O que é isquemia?
Isquemia é um termo médico que designa a ocorrência um fornecimento inadequado de sangue para determinado tecido. A verdade é que a isquemia pode ocorrer em qualquer parte do corpo: pele, membros, olhos, intestinos, cérebro, rins, fígado, etc. Um tecido ou órgão com isquemia é aquele cujas células estão a receber menos sangue e oxigénio do que aquele que seria necessário para o seu funcionamento normal.
O fornecimento insuficiente de sangue vai fazer com que as células sejam obrigadas a que mudar do metabolismo aeróbico para o anaeróbico, o que vai causar um progressivo comprometimento das funções metabólicas, mecânicas e eléctricas do tecido afectado.
O que é infarto?
Quando falamos de infarto, referimos uma fase posterior à isquemia. Nos casos em que a falta de sangue e oxigénio seja grave ou que seja longa demais, as células que sofrem isquemia morrerem e o tecido afectado acaba por sofrer necrose. A morte celular causada pela carência de sangue é chamada de infarto. O infarto tal como a isquemia, também pode surgir em qualquer zona do corpo. Sempre que a morte de tecido surge no músculo cardíaco, diz-se que a pessoa sofreu um enfarte do miocárdio.
Graduação da angina
O nível de gravidade da angina pectoris pode ser graduada de acordo com o sistema de classificação desenvolvido pela Canadian Cardiovascular Society (CCS). Este prestigiado sistema separa o processo anginoso em 4 classes:
- Classe 1: Atividades físicas comuns e leves, como andar e subir escadas, não desencadeiam dor. A angina apenas aparece quando a pessoa faz um esforço extenuante, rápido ou prolongado.
- Classe 2: Ligeira limitação das atividades normais. A dor no peito pode surgir ao andar ou subir escadas rapidamente, subir colinas, andar mais de dois quarteirões ou caminhar ou subir escadas sob condições específicas, como após as refeições, durante tempo frio ou no vento, sob estresse emocional ou nas primeiras horas da manhã.
- Classe 3: Limitação marcada da atividade física normal. A dor pode surgir ao andar apenas um quarteirão em terreno plano ou subir um lance de escadas.
- Classe 4: Incapacidade de realizar qualquer atividade física ou surgimento da dor mesmo em repouso.
Tipos de angina de peito:
A angina pectoris é habitualmente dividida em dois tipos: estável e instável.
Angina estável
A angina estável é a designação de dor no peito típica e previsível, que surge quando o paciente faz alguma atividade física ou sofre algum stress emocional. A dor tende a desaparecer após alguns minutos em repouso ou quando se recorre a um medicamento dilatador das artérias coronarianas, como nitrato sublingual.
O fato que denomina a angina como estável é o de ela durar menos de 20 minutos e de ser desencadeada sempre por esforços físicos de intensidade semelhantes, mantendo-se na mesma classe por vários meses ou anos, de maneira que a pessoa consiga saber mais ou menos o tipo de esforço que pode fazer sem vir a sentir dor.
Angina instável
A angina instável é a designação de um quadro de isquemia mais grave, que se caracteriza pelos seguintes aspetos:
- Angina de início recente já com classe 3 ou 4.
- Angina que surge em repouso.
- Dor anginosa que dura mais de 20 minutos.
- Dor anginosa que surge de forma imprevisível.
- Angina em crescendo, ou seja, angina previamente diagnosticada que apresenta rápido agravamento, subindo de uma classe para outra em pouco tempo.
Fazer a diferenciação clínica entre uma angina instável e um infarto agudo do miocárdio é muito difícil, porque os sintomas são praticamente os mesmos. Para isso, é efetuado um eletrocardiograma e a dosagem das enzimas cardíacas (explicaremos os modos de diagnóstico mais à frente).
As pessoas que sofrem de angina instável possuem um elevado risco de evoluírem para enfarte agudo do miocárdio a curto ou médio prazo.
Mas afinal, como surge a angina?
Tal como foi mencionado acima, a isquemia cardíaca aparece quando ocorre um desequilíbrio entre a quantidade de sangue que chega ao miocárdio e a demanda do mesmo por oxigênio. O aporte insuficiente de sangue habitualmente surge em pacientes com aterosclerose, quando uma ou mais artérias coronárias apresentam obstrução do fluxo por placas de colesterol, também chamadas de ateromas.
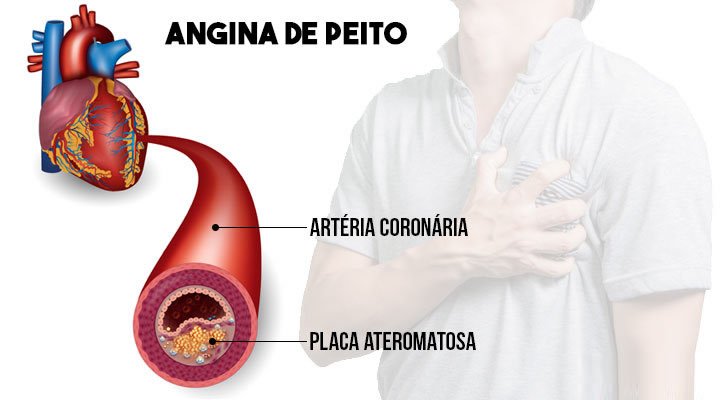
A acumulação de colestrol nas artérias coronárias reduz de forma muito significativa o volume de sangue que as atravessa e que chega ao miocárdio. A angina estável geralmente surge quando pelo menos 50% do espaço interior da artéria se encontra obstruído.
Para além da dita obstrução mecânica ao fluxo de sangue, a doença ateromatosa tende também a tornar as artérias mais rígidas, diminuindo a sua capacidade de dilatação em períodos de maior demanda de sangue, reduzindo drasticamente o fluxo dentro delas.
De uma forma mais ilustrativa, podemos considerar por exemplo que uma artéria coronária saudável é capaz de aumentar em até seis vezes o fluxo de sangue durante atividade física. Por outro lado uma artéria com aterosclerose tem muito mais dificuldade de controlar o seu fluxo sanguíneo, sendo muitas vezes incapaz de atender às demandas do músculo cardíaco.
Fatores precipitantes da Angina de Peito
Regra geral, o esforço físico acaba por ser na maioria dos casos o “gatilho” para o aparecimento da dor anginosa. Sendo importante ter em conta que nos casos mais graves, até mesmo os esforços mínimos, como por ememplo tomar banho ou trocar de roupa, podem ser suficientes para desencadear a dor.
O esforço físico, contudo, não pode ser considerada a única causa de aumento de demanda de oxigénio pelo coração. Qualquer situação que estimule o aumento do trabalho cardíaco pode servir para despontar. Estes são alguns exemplos mais comuns:
- Hipertiroidismo.
- Arritmias cardíacas, como a fibrilação atrial.
- Febre.
- Dor.
- Stresse emocional.
- Medicamentos.
- Crise hipertensiva.
- Anemia.
A anemia em muitos casos pode desencadear episódios de angina não só porque aumenta o trabalho cardíaco, mas também devido à redução da oxigenação do sangue pelo menor número de hemácias circulantes.
Angina de Prinzmetal
A angina de Prinzmetal é uma forma atípica de angina que surge em cerca de 2% dos pacientes com dor isquêmica. Netas situações, não é hábito ocorrer obstrução mecânica das coronárias, mas sim episódios súbitos de espasmos da artéria, que acabam por provocar redução aguda do fluxo sanguíneo para o miocárdio com duração média de 2 a 5 minutos.
Factores de risco de Angina de peito
Os factores de risco para angina são praticamente os mesmos da aterosclerose. Os principais fatores identificados são:
- Obesidade.
- Diabetes mellitus.
- Colesterol alto.
- Sedentarismo.
- Tabagismo.
- Hipertensão arterial.
- Idade acima de 50 anos.
- História familiar de doença isquêmica cardíaca.
Quais são os Sintomas da angina
A angina é de forma típica uma dor na região central ou esquerda do tórax, que pode em alguns casos irradiar para as costas, para a mandíbula ou para o braço esquerdo. A dor é geralmente descrita pelos pacientes como um aperto ou uma sensação de pressão no peito. Estes quadros de dor são geralmente desencadeados por esforço ou emoção. Se o paciente ficar em repouso ou se fazer uso de nitrato sublingual, a dor acaba por desaparecer pouco tempo depois.
No caso da angina instável, ela é considerada uma emergência médica, visto que, a dor anginosa é habitualmente indistinguível da dor do infarto agudo do miocárdio. Ela tem as mesmas características da angina estável, mas é de longa duração, costuma ser mais intensa e não melhora com o repouso do paciente. Neste quadro a utilização do nitrato sublingual pode trazer algum alívio, mas não elimina a dor totalmente.
É muito importante mencionar que nem todas as pessoas sentem dor durante um episódio de isquemia miocárdica, especialmente os pacientes mais idosos e os diabéticos. Em determinados casos, o paciente sente desconforto, ardência no estômago, mal-estar geral, falta de ar, palpitação, cansaço súbito ou sensação de desmaio. Estes sintomas são vulgarmente designados de equivalentes anginosos. Sendo quadros clínicos de isquemia cardíaca sem a dor anginosa típica.
Também existem episódios de isquemia miocárdica silenciosa, que podem surgir sem que o paciente refira qualquer sintoma.
Caraterísticas da angina estável
- Dor de curta duração, geralmente menor que 5 minutos.
- Previsível.
- Semelhante a outros episódios de angina estável.
- Desencadeada por esforço e aliviada com repouso ou nitrato sublingual.
Caraterísticas da angina instável
- Dor que surge subitamente, mesmo em repouso.
- Imprevisível.
- Duração maior que 20 minutos.
- Diferente das crises anteriores de angina.
- Não desparece com nitratos.
- Apresenta outros sintomas associados, como falta de ar, sudorese e mal-estar.
Diagnóstico da Angina
O diagnóstico da angina pode ser feito com base apenas nas características da dor e no histórico do paciente. Estudos feitos vieram a comprovar que a taxa de acerto é de cerca de 93% quando o paciente tem múltiplos fatores de risco e apresenta sintomas típicos da angina.
Contudo, a investigação não termina com o diagnóstico. A angina é um sinal de isquemia cardíaca, sendo um forte fator de risco para o enfarte do miocárdio. Por esse motivo, todas as pessoas com angina geralmente são avaliadas inicialmente com eletrocardiograma, prova de esforço e ecocardiograma, que servem para avaliar a gravidade da doença isquêmica.
Se estes testes apontarem para a possibilidade de o paciente apresentar elevado risco de evoluir para infarto do miocárdio, ele deve ser submetido a um cateterismo cardíaco, também chamado de cineangiocoronariografia.
Diagnóstico da angina instável
Tal como mencionado anteriormente, a angina instável deve ser encarada como um infarto. O paciente precisa ser atendido, de preferência, em um serviço de emergência. O diagnóstico diferencial é feito através da dosagem das enzimas cardíacas, principalmente da troponina, que é um marcador de necrose do tecido cardíaco. No caso de infarto, a troponina costuma estar elevada, enquanto na angina instável ela encontra-se dentro dos valores de referência.
Tratamento da angina
O tratamento de pessoas com angina baseia-se principalmente em mudanças de estilo de vida, medicamentos e procedimentos médicos. Vamos resumi-los.
Mudanças de estilo de vida
Uma pessoa que sofra de angina deve controlar ao máximo os fatores de risco modificáveis. São importantes medidas como perder peso, melhorar a dieta, praticar atividade física (com orientação do cardiologista), controlar a pressão arterial e o diabetes, reduzir o consumo de bebidas alcoólicas e evitar o stress.
Se o paciente é fumador, parar de fumar é outra medida muito importante, pois além do tabaco acelerar o processo de aterosclerose, a nicotina tem ação direta sobre as artérias coronarianas, induzindo a constrição das mesmas e aumentando o risco de evento isquemico. É também importante lembrar que o tabaco reduz a oxigenação do sangue. O que resulta num aumento de 20 vezes no risco de apresentar um episódio de angina quando comparamos pacientes que fumam com os que não fumam.
Medicação
O tratamento farmacológico da angina é habitualmente efectuado com medicamentos antianginosos, que atuam na prevenção e no controle das crises de dor, e com inibidores da agregação plaquetária, que reduzem o risco de trombose e de infarto agudo do miocárdio.
1. Nitratos
Nitratos são medicamentos antianginosos. Os mais utilizados são a nitroglicerina e os nitratos sublinguais, principalmente o mononitrato de isossorbida e dinitrato de isossorbida. Os nitratos são frequentemente usados na prevenção da dor e no tratamento das crises agudas de angina, pois eles relaxam e dilatam os vasos sanguíneos, permitindo que mais sangue flua para o músculo cardíaco. Já existem nitratos em forma de adesivo transdérmico, que podem ser utilizados para prevenir as crises de dor anginosa.
2. Beta-bloqueadores
Os medicamentos da classe dos beta-bloqueadores também devem ser utilizados pelos pacientes com angina. Os beta-bloqueadores atuam reduzindo a frequência cardíaca, a contratilidade do coração e a pressão arterial, principalmente durante o exercício. Todos os tipos de betabloqueadores parecem ser igualmente eficazes no controle da angina de esforço.
3. Bloqueadores dos canais de cálcio
Em geral, os bloqueadores dos canais de cálcio são usados em combinação com beta-bloqueadores ou como um substituto destes quando eles são contraindicados ou causam efeitos colaterais intoleráveis. Os bloqueadores dos canais de cálcio provocam vasodilatação coronária, reduzem a pressão arterial e a contratilidade cardíaca. Os mais utilizados são diltiazem, verapamil, amlodipina e felodipina.
4. Ranolazina
A ranolazina é um antianginoso relativamente novo, que pode ser utilizado em substituição ou em associação com os beta-bloqueadores.
5- Aspirina ou clopidogrel
A aspirina e o clopidogrel são medicamentos que inibem a agregação das plaquetas. Esse efeito ajuda a reduzir o risco de infarto agudo do miocárdio, pois a agregação plaquetária é o primeiro passo na formação de trombos que obstruem por completo a artérias coronárias e provocam necrose miocárdica.
6- Estatinas
Estatinas são medicamentos que ajudam a reduzir os níveis de colesterol. A longo prazo, as estatinas previnem e reduzem a aterosclerose, tendo efeito positivo na prevenção do infarto do miocárdio.
Procedimentos médicos
Nos pacientes com angina instável ou naqueles com angina estável que não melhoram com o tratamento farmacológico, o cateterismo cardíaco está indicado. Se durante o cateterismo o cardiologista identificar alguma artéria coronária gravemente obstruída, ele pode fazer uma angioplastia, que é uma técnica que restabelece o fluxo sanguíneo.
Nos pacientes com múltiplas lesões nas artérias coronárias, o tratamento mais indicado é a cirurgia de revascularização miocárdica, conhecida popularmente como ponte de safena.
Referências:
- Canadian Cardiovascular Society grading of angina pectoris – Canadian Cardiovascular Society.
- Angina – National Heart, Lung, and Blood Institute.
- 2012 ACCF/AHA/ACP/AATS/PCNA/SCAI/STS guideline for the diagnosis and management of patients with stable ischemic heart disease – Circulation.
- Smoking and your heart – National Heart Foundation Of Australia.
- Angina Pectoris – Medscape.
- Acute coronary syndrome: Terminology and classification – UpToDate.
Atualizado a: